Câncer de Mama
É a causa mais frequente de morte por câncer na mulher, embora existam meios de detecção precoce que apresentam boa eficiência (exame clínico e auto-exame, mamografia e ultrassonografia).
FATORES DE RISCO

- Idade acima de 50 anos
- História própria ou familiar de câncer de mama
- Não ter filhos
- Exposição significativa a raio X
- Primeira menstruação cedo
- Menopausa tardia
- Classe socioeconômica alta
- Primeira gestação após os 30 anos
- Dieta rica em gorduras
- Uso prolongado de anticoncepcional oral (ainda é discutível)
Foram identificados dois genes, chamados BRCA1 e BRCA2 que, quando sofrem mutação, são preditivos de câncer de mama familiar, identificando assim, mulheres com maior risco para desenvolver câncer de mama. A identificação de grupo de risco permite a utilização de medicações preventivas (quimioprevenção), cirurgia (mastectomia) e uma atenção maior para estas mulheres.
Para a prevenção do câncer de mama deve-se combater os fatores de risco com a diminuição da gordura endógena e consequente redução de peso corporal e dieta rica em vitamina A. Evitar o ganho de peso, principalmente após a menopausa. Como orientação geral, toda mulher após os 20 anos deve aprender e fazer mensalmente o auto-exame das mamas. O primeiro exame clínico das mamas deve ser realizado aos 20 anos e repetido a cada três anos até os 40 e, então, anualmente. A primeira mamografia deve ser realizada aos 35 anos, repetida aos 40 anos e a partir daí a cada dois anos até os 50 anos, quando passa a ser realizada anualmente. Com os conhecimentos atuais de oncologia preventiva é possível fazer detecção precoce de câncer de mama, que na maioria das vezes recebe tratamento cirúrgico simples, conservador e exclusivo, sem necessidade de radioterapia ou de quimioterapia, e com grande probabilidade de cura.
AUTO-EXAME DA MAMA

Faça o auto-exame uma vez por mês. A melhor época é logo após a menstruação. Para as mulheres que não menstruam mais, o auto-exame deve ser feito num mesmo dia de cada mês, como por exemplo, todo dia 10.

Observe se com o movimento dos braços aparecem alterações de contorno e de superfície das mamas.

Deitada, a mão direita apalpa a mama esquerda e vice-versa:
- Com movimentos circulares suaves vá apertando levemente a mama com as pontas dos dedos.
- Aperte os mamilos para observar a saída de secreção.

ATENÇÃO
Caso você encontre alguma das anormalidades citadas,
lembre-se que deve procurar um médico.
BIÓPSIAS
Biópsia é a retirada de parte ou de todo o nódulo ou área suspeita para que o médico patologista examine e faça o diagnóstico. Existem várias formas de se realizar a biópsia, com indicações específicas:
- Punção aspirativa por agulha fina (PAAF): Aspiração de células através de agulha e seringa, guiada por ultrassonografia ou mamografia, ou mesmo pela palpação direta. Tem a vantagem de ser indolor e rápido, porém muitas vezes o exame citológico não chega a um diagnóstico definitivo (quantidade de material insuficiente). É um método rápido e indolor (pode ser utilizado anestésico).
- Biópsia de fragmento (Core Biopsy): Consiste na retirada em média de cinco fragmentos de tecido alterado, através de uma agulha grossa, guiada por ultrassonografia, mamografia ou ressonância magnética. É feita sob anestesia local.
- Mamotomia: Biópsia feita com agulha grossa acoplada a uma pistola especial (biópsia a vácuo), guiada por ultrassonografia ou mamografia. Dependendo do tamanho da lesão (nódulo ou microcalcificações), ela pode ser totalmente retirada através da mamotomia.
- Biópsia cirúrgica: É a primeira forma de se realizar biópsia. Tem a vantagem de permitir a retirada de grande quantidade de material. Muitas vezes pode ser realizado exame de congelação pelo patologista, permitindo estabelecer a conduta médica de imediato, e numa mesma anestesia realizar todo ato cirúrgico.
BIÓPSIA DE LINFONODO SENTINELA
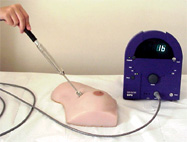
No estadiamento do câncer de mama é muito importante saber se a doença já atingiu ou não os linfonodos regionais. Através da biópsia de linfonodo sentinela é possível fazer um microestadiamento adequado e proporcionar uma menor extensão de cirurgia (poupar a linfadenectomia axilar).
